Lượt xem: 2203
Thuốc Gemtero 1g Gemcitabine giá bao nhiêu mua ở đâu?
Mã sản phẩm : 1653036374
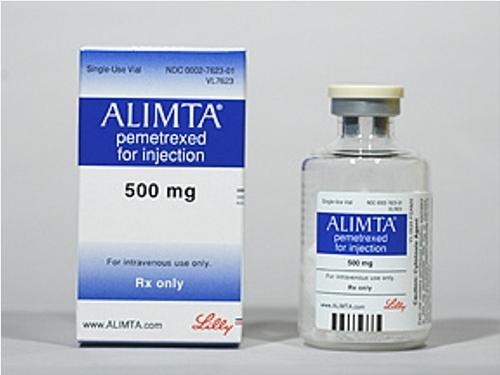
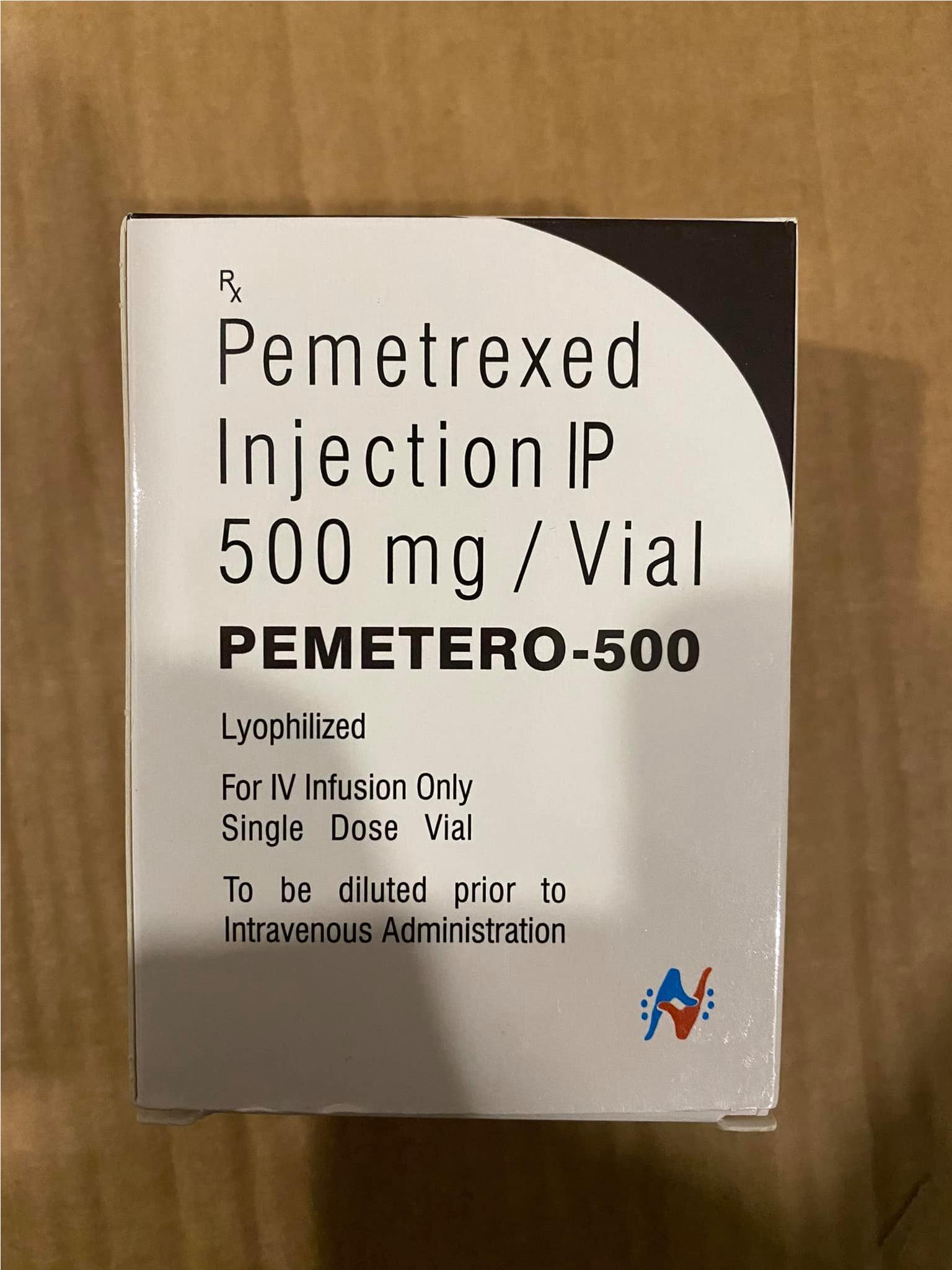
Gemtero 1g là thuốc gì? Thành phần: Gemcitabine 1g Thương hiệu: Gemtero 1g Hãng sản xuất: Hetero Ấn Độ Thuốc Gemtero 1g Gemcitabine chỉ định cho đối tượng bệnh nhân nào? Thuốc Gemtero Gemcitabine được sử dụng để điều trị một số loại ung thư (bao gồm vú, ung thư phổi , buồng trứng, tuyến tụy). Nó là một loại thuốc hóa trị liệu hoạt động bằng cách làm chậm hoặc ngừng sự phát triển của tế bào ung thư. Thuốc Gemcitabine là một chất hóa trị liệu được sử dụng dưới dạng đơn trị liệu hoặc kết hợp với các chất chống ung thư khác. Kết hợp Gemtero với carboplatin, nó được chỉ định để điều trị ung thư buồng trứng giai đoạn muộn đã tái phát ít nhất 6 tháng sau khi hoàn thành liệu pháp dựa trên bạch kim. Thuốc Gemcitabine kết hợp với paclitaxel được chỉ định điều trị đầu tay cho bệnh nhân ung thư vú di căn sau khi thất bại hóa trị liệu bổ trợ chứa anthracycline trước đó, trừ khi anthracycline chống chỉ định trên lâm sàng. 4 Thuốc Gemtero kết hợp với cisplatin, gemcitabine được chỉ định điều trị đầu tay cho bệnh nhân ung thư phổi không tế bào nhỏ không thể phẫu thuật, tiến triển tại chỗ (Giai đoạn IIIA hoặc IIIB) hoặc di căn (Giai đoạn IV) (NSCLC). 4 Liệu pháp kép với cisplatin cũng được sử dụng để điều trị bệnh nhân ung thư biểu mô tế bào chuyển tiếp (TCC) giai đoạn IV (tiến triển tại chỗ hoặc di căn) của bàng quang. Thuốc Gemcitabine được chỉ định điều trị đầu tay cho những bệnh nhân bị ung thư biểu mô tuyến tụy tiến triển tại chỗ (Giai đoạn II hoặc Giai đoạn III không thể cắt bỏ) hoặc di căn (Giai đoạn IV). Gemcitabine được chỉ định cho những bệnh nhân đã điều trị bằng fluorouracil trước đó . Liên hệ: 0869966606