Xử lý tác dụng phụ khi dùng thuốc đích
Ung thư phổi vẫn là bệnh ung thư phổ biến nhất và là nguyên nhân hàng đầu gây tử vong do ung thư trên thế giới. Trong năm 2018, trên thế giới có khoảng 2,09 triệu người mắc mới ung thư phổi và 1,76 triệu trường hợp tử vong. Dạng ung thư phổi phổ biến nhất là ung thư phổi không tế bào nhỏ (non small cell lung cancer NSCLC), bao gồm một nhóm mô bệnh học không đồng nhất, trong đó ung thư biểu mô tuyến, ung thư biểu mô tế bào vảy và ung thư biểu mô tế bào lớn là thường gặp nhất.
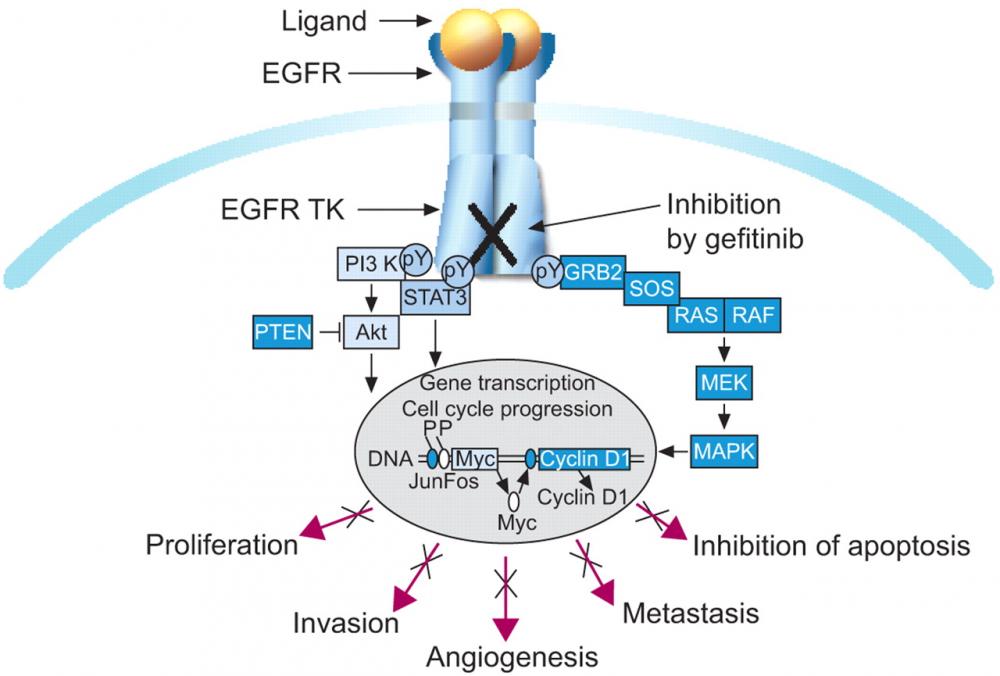
Điều trị đầu tiên cho NSCLC giai đoạn muộn thường là hóa chất, có hoặc không có Bevacizumab. Tuy nhiên những bệnh nhân giai đoạn cuối thường có triệu chứng nặng và gặp các bệnh đi kèm ảnh hưởng nhiều đến chất lượng cuộc sống. Do đó, các thuốc có độc tính thấp hơn là rất cần thiết. Các thuốc điều trị đích kháng EGFR trở thành tiêu chuẩn mới cho NSCLC giai đoạn muộn vì được dung nạp tốt và cách sử dụng thuận tiện hơn.
Mặc dù các thuốc đích thường ít độc hơn các hóa chất truyền thống, nhưng vẫn có thể gây ra một số tác dụng phụ đáng kể trong đó tác dụng phụ trên da và tiêu hóa là thường gặp nhất (do thụ thể mục tiêu EGFR của thuốc đích được biểu hiện chủ yếu trên các tế bào có nguồn gốc biểu mô, như da và đường tiêu hóa). Các phương pháp để giảm nhẹ các tác dụng phụ mang lại kết quả điều trị cao hơn, tuân thủ tốt hơn và cải thiện chất lượng cuộc sống cho bệnh nhân.
Tác dụng phụ trên da khi dùng thuốc đích
- Vì các triệu chứng da thường xuất hiện sớm nhất là sau 2 tuần điều trị và là một dấu hiệu cho thấy hiệu quả điều trị. Điều trị sớm có thể ngăn ngừa các triệu chứng trở nên tồi tệ hơn.
- Trong 6 tuần đầu điều trị, bệnh nhân nên được đánh giá hàng tuần về bất kỳ dấu hiệu da nào. Khi các triệu chứng xuất hiện, can thiệp sớm là điều quan trọng hàng đầu để ngăn ngừa các biến chứng nghiêm trọng hơn. Sau 6 tuần điều trị, việc đánh giá độc tính trên da có thể được thực hiện ít thường xuyên hơn như 6–8 tuần một lần.
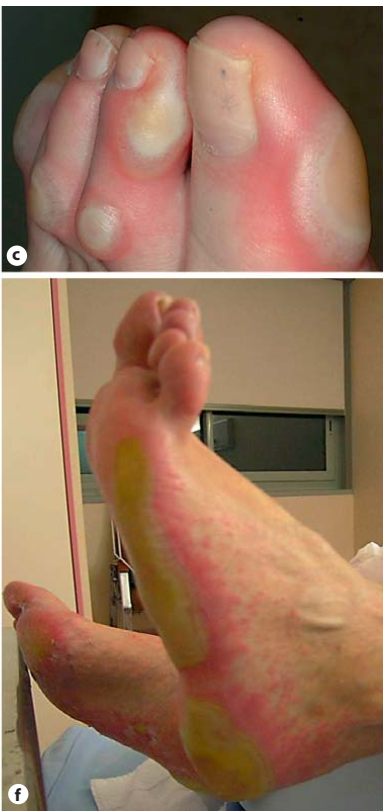
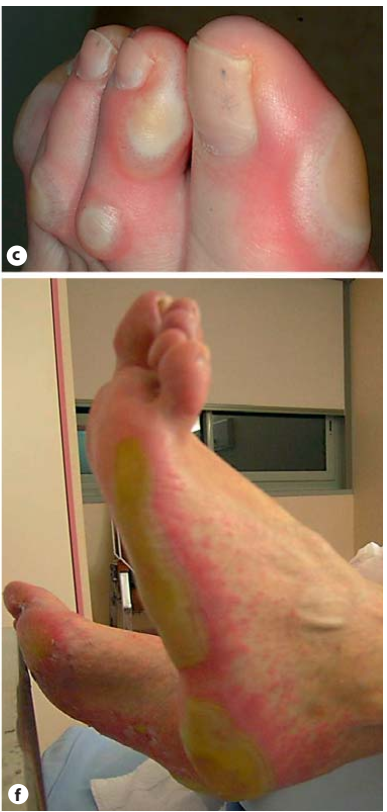
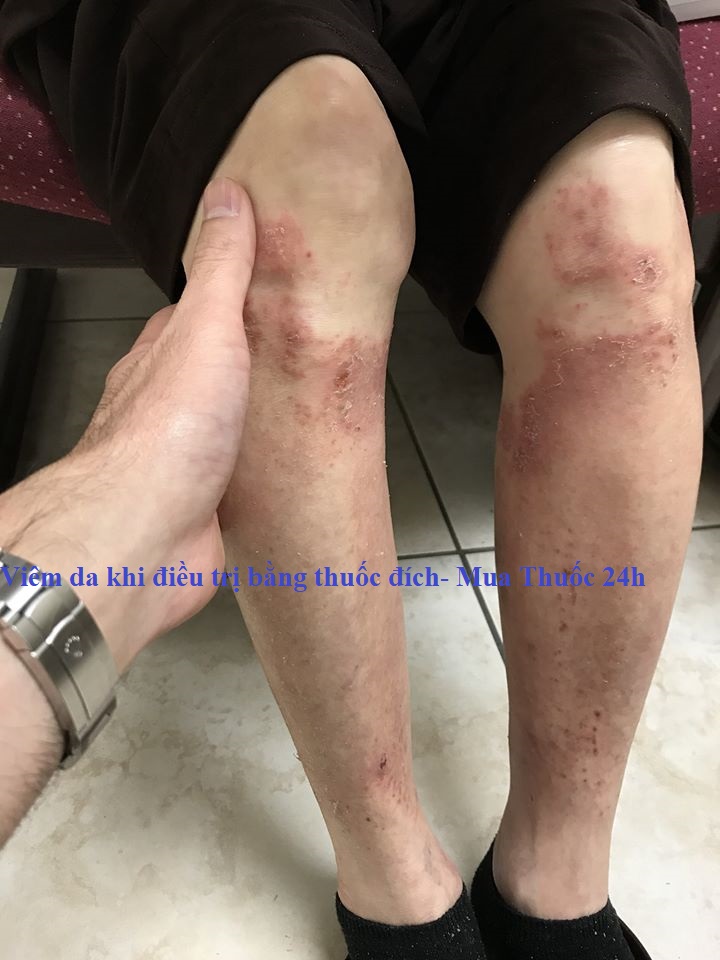
- Các phản ứng có hại trên da xảy ra ở hơn 50% bệnh nhân; là những tác dụng phụ liên quan đến điều trị phổ biến nhất. Các phản ứng trên da bao gồm dạng mụn trứng cá, viêm nang lông, khô da, ngứa, thay đổi tóc và rụng tóc, thay đổi móng tay. Khi tổn thương da không được điều trị đầy đủ, việc tuân thủ điều trị có thể bị ảnh hưởng tiêu cực, dẫn đến thay đổi liều hoặc ngừng điều trị, và cuối cùng làm giảm lợi ích của điều trị.
- Tổn thương dạng mụn trứng cá thường xuất hiện trên mặt, da đầu, ngực trên và lưng, thường xuất hiện trong vòng 2 tuần sau khi bắt đầu điều trị. Triệu chứng có xu hướng cải thiện theo thời gian khi tiếp tục sử dụng thuốc và khỏi hoàn toàn sau khi ngưng điều trị. Tuy nhiên, ở khoảng 35% bệnh nhân, có thể xảy ra khô ngứa, có khả năng bị nhiễm trùng do Staphylococcus aureus hoặc Herpes simplex.
Xử lý các tác dụng phụ trên da khi dùng thuốc đích
+ Bất kỳ vùng da khô nào cũng nên được dưỡng ẩm hai lần mỗi ngày bằng kem giữ ẩm không chứa cồn.
+ Cần hạn chế tối đa việc tiếp xúc với ánh nắng mặt trời. Ở những nơi không thể tránh được việc tiếp xúc với ánh nắng mặt trời, nên thoa kem chống nắng phổ rộng có chỉ số chống nắng từ 15 trở lên trước khi tiếp xúc 1-2 giờ, đặc biệt là trên mặt và phần trên cơ thể. Kem chống nắng vật lý có chứa oxit kẽm hoặc titanium dioxide được ưu tiên hơn kem chống nắng hóa học.
+ Nên tránh các sản phẩm làm khô da như xà phòng, sản phẩm chứa cồn hoặc nước hoa. Không nên tắm nước nóng lâu vì tắm nước nóng có thể làm khô da.
+ Liều lượng thuốc đích điều trị ung thư phổi không nên thay đổi đối trừ những người bị triệu chứng nặng.
+ Triệu chứng nhẹ (độ 1) có thể không cần can thiệp; hoặc điều trị bằng hydrocortisone tại chỗ (kem 1% hoặc 2,5%) hoặc clindamycin (gel 1%) là hợp lý.
+ Triệu chứng trung bình (độ 2), nên điều trị bằng hydrocortisone (2,5% kem), clindamycin (1% gel), hoặc pimecrolimus (1% kem), cân nhắc dùng thêm doxycycline uống (100 mg hai lần mỗi ngày) hoặc minocycline (100 mg x 2 lần / ngày).
+ Triệu chứng nặng (độ 3 trở lên), điều trị như mức độ trung bình, và dùng thêm corticoid uống. Nếu phát ban không biến mất đủ trong vòng 2-4 tuần, hoặc nặng hơn có thể phải ngừng hoặc chỉnh liều thuốc đích.
+ Vì thời gian bán hủy thuốc đích kéo dài, nên việc xử lí các phản ứng có hại trên da cho đến khi các phản ứng đó giảm bớt hoặc hết hẳn.
Thuốc bôi Reconval K1 làm giảm các tác dụng phụ của thuốc đích
Tác dụng phụ tiêu chảy khi dùng thuốc đích
- Tiêu chảy do thuốc đích là do kết quả của quá trình tiết clorua dư thừa, gây ra dạng tiêu chảy. Tiêu chảy nặng có thể dẫn đến mất nước, suy thận và suy dinh dưỡng (do rối loạn trong quá trình vận chuyển và tiêu hó), ảnh hưởng tiêu cực đến chất lượng cuộc sống của bệnh nhân.
- Tỷ lệ tiêu chảy do thuốc đích thay đổi từ 27% đến 87% trong các thử nghiệm lâm sàng, có tới 25% bệnh nhân bị phản ứng nặng (độ 3 trở lên).
- Việc đánh giá tiêu chảy do thuốc đích là loại trừ các nguyên nhân khác. Các nguyên nhân có thể gây tiêu chảy gồm các loại thuốc như thuốc nhuận tràng, thuốc làm mềm phân, thuốc kháng axit hoặc thuốc kháng sinh; các yếu tố chế độ ăn uống, chẳng hạn như tiêu thụ quá nhiều chất xơ hoặc lactose; nhiễm trùng mắc kèm; tắc ruột; sự tác động của phân.
Xử lý tác dụng phụ tiêu chảy khi dùng thuốc đích
+ Mặc dù tiêu chảy do thuốc đích thường nhẹ đến trung bình việc xử trí sớm là điều cần thiết để tránh giảm liều hoặc ngừng điều trị chống ung thư. Việc kiểm soát tiêu chảy do thuốc đích giống với tiêu chảy do hóa trị liệu và nói chung có thể được xử lý bằng cách thay đổi chế độ ăn uống và thuốc trị tiêu chảy.
+ Không nên thay đổi chế độ ăn uống để đề phòng tiêu chảy, và những bệnh nhân không có triệu chứng có thể ăn một chế độ ăn uống không hạn chế. Bệnh nhân bị tiêu chảy nên tránh các loại thực phẩm đồ ăn nhiều dầu mỡ, cay và chiên. Một chế độ ăn ban đầu gồm chuối, cơm, nước sốt táo và bánh mì thường hữu ích cho đến khi các triệu chứng bắt đầu thuyên giảm. Một khi tình trạng tiêu chảy bắt đầu cải thiện, có thể bổ sung các loại thực phẩm khác như mì, thịt gia cầm không da và trứng khi dung nạp được.
+ Nên uống khoảng 3-4 L nước hàng ngày để tránh mất nước do tiêu chảy. Ít nhất một số dịch phải chứa đường hoặc muối để tránh hạ natri máu và hạ kali máu do mất điện giải. Các lựa chọn tốt bao gồm đồ uống không chứa caffein, sản phẩm gelatine và nước dùng trong. Nên tránh sử dụng các sản phẩm sữa trong khoảng một tuần sau khi bị tiêu chảy vì hoạt động của men lactase có thể bị suy giảm trong thời gian tiêu chảy kéo dài, dẫn đến không dung nạp lactose tạm thời.
+ Về thuốc kiểm soát tiêu chảy thường dùng loperamide. Bệnh nhân nên bắt đầu dùng loperamide khi có dấu hiệu tiêu chảy đầu tiên, bắt đầu với 4 mg (2 viên), sau đó là 2 mg (1 viên) sau mỗi 4 giờ hoặc sau mỗi lần đi tiêu phân lỏng đến liều tối đa là 20 mg (10 viên) mỗi ngày. Sau 12 giờ mà không có đợt tiêu chảy, có thể ngừng điều trị bằng thuốc và có thể mở rộng chế độ ăn uống của bệnh nhân khi dung nạp được
+ Nếu bệnh nhân bị tiêu chảy cấp nặng, có thể cần giảm liều hoặc ngừng dùng thuốc đích. Khi tình trạng tiêu chảy nặng đã thuyên giảm, có thể bắt đầu lại thuốc đích với liều thấp hơn.
TÀI LIỆU THAM KHẢO
V. Hirsh (2011), Managing treatment-related adverse events associated with egfr tyrosine kinase inhibitors in advanced non-small-cell lung cancer, Current oncology (Toronto, Ont.), số 18(3), tr. 126-138.