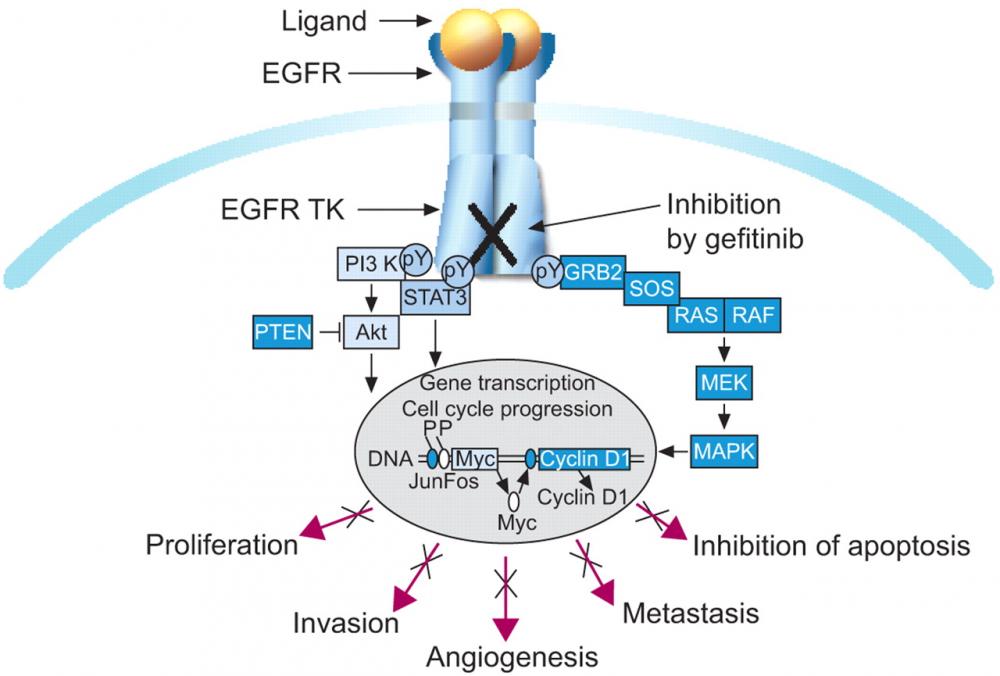
BAN DA DO THUỐC KHÁNG TKIs EGFR ĐIỀU TRỊ UNG THƯ PHỔI KHÔNG TẾ BÀO NHỎ
Thuốc kháng TKIs EGFR( tạm gọi thuốc đích) được khuyến nghị điều trị đầu tay cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn tiến triển hoặc di căn có đột biến EGFR vì hiệu quả hơn và ít tác dụng phụ hơn hóa trị.
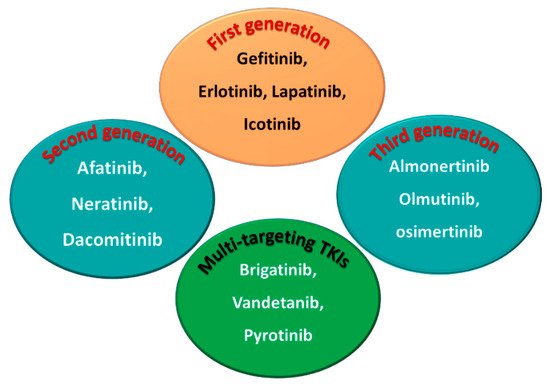
Hiện tại có 4 loại thuốc đích: Thế hệ 1(Erlotinib, Gefitinib), thế hệ 2( Afatinib) và thế hệ 3( osimetinib). Tuy dung nạp tốt hơn hóa trị nhưng cũng gặp rất nhiều tác dụng phụ ảnh hưởng đến chất lượng sống cũng như hiệu quả điều trị.
Phần 1 sẽ hưỡng dẫn mọi người quản lý tác dụng phụ “ban da” do những thuốc này gây ra
1. Ban da
- Ban da là tác dụng phụ phổ biến nhất. Có thể gặp 37% đến 66% bệnh nhân được điều trị bằng gefitinib, 75% đến 80% bệnh nhân được điều trị bằng erlotinib, 81% đến 89% bệnh nhân được điều trị bằng afatinib và 41% bệnh nhân được điều trị bằng osimertinib.
- Điều đặc biệt, nghiên cứu chỉ ra người có phát ban da có đáp ứng với thuốc tốt hơn người không bị phát ban da.
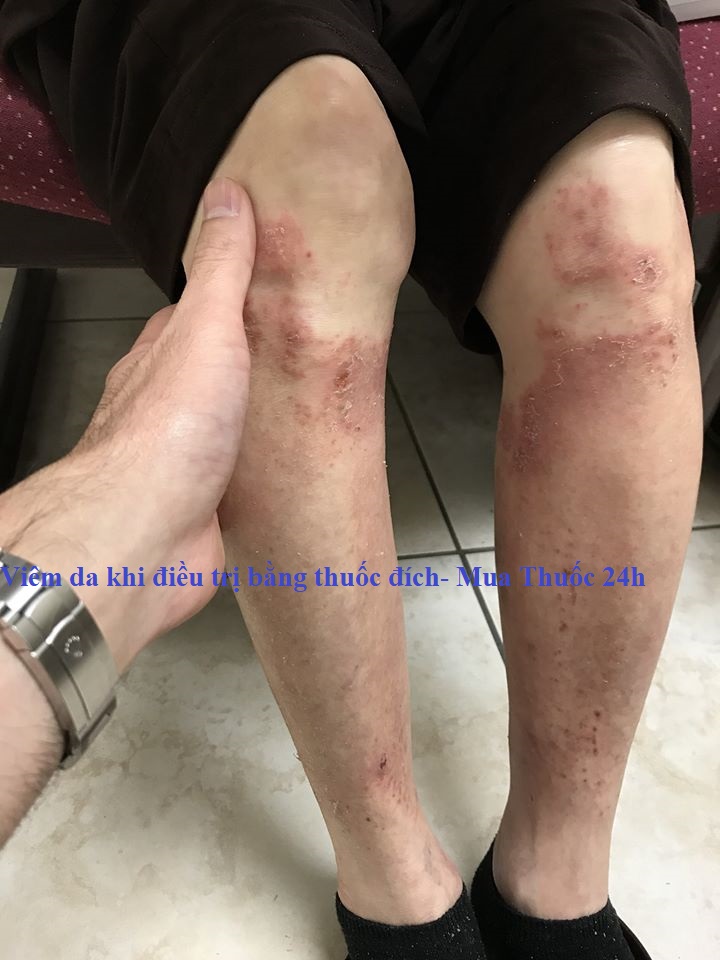
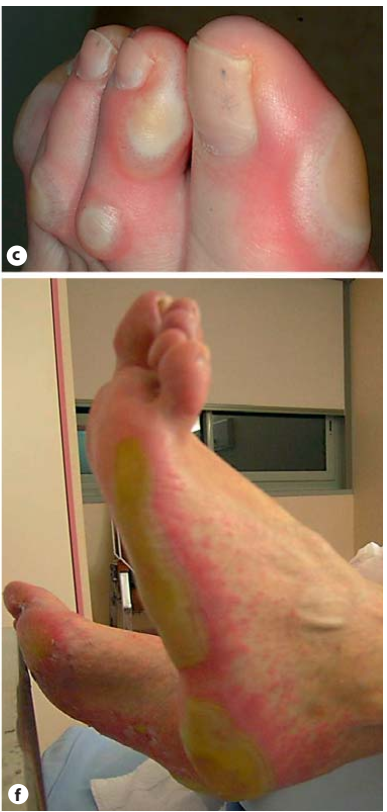
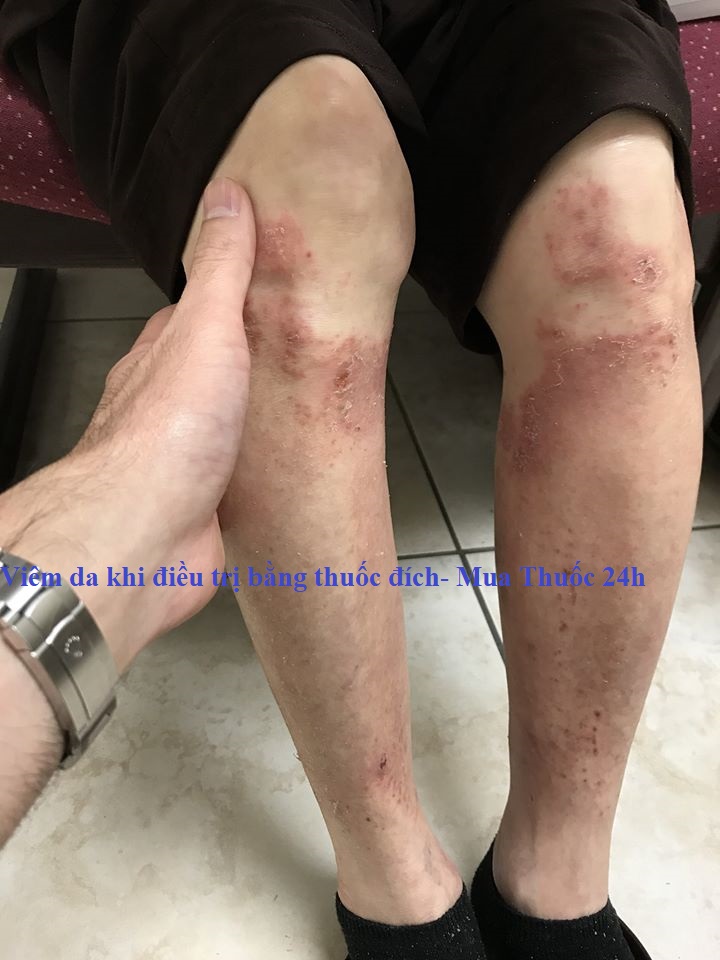
- Triệu chứng: Tổn thương cơ bản của mụn trứng cá do thuốc kháng EGFR là dạng sẩn hoặc mụn mủ dạng nang. Xuất hiện ở vị trí giàu tuyến bã nhờn như da dầu, mặt, má, mũi, nếp gấp mũi hay gặp nhất.Thân trên và vùng chữ ‘V” ở cổ ngực cũng hay gặp.Ít gặp ở thân dưới, mông, tứ chi.Các triệu chứng đi kèm thường ngứa, đau, kích thích, râm ran.
.png)
- Thường trải qua 4 giai đoạn:
+ Tuần 1: Rối loạn cảm giác(dị cảm) kèm theo ban đỏ và phù
+ Tuần 1 đến tuần 3: Phát triển sẩn và mụn mủ
+ Tuần 3 đến tuần 4: Hình thành lớp vỏ từ mụn mủ vỡ ra và sừng hóa
+ >1 tháng: ban đỏ với các mao mạch bị giãn, khô da
- Phân chia thành các mức độ:
+ Độ 1: Các sẩn và / hoặc mụn mủ chiếm <10% diện tích bề mặt cơ thể, có thể có hoặc không liên quan đến các triệu chứng ngứa hoặc đau
+ Độ 2: Các sẩn và / hoặc mụn mủ chiếm 10 đến 30% diện tích bề mặt cơ thể, có thể có hoặc không liên quan đến các triệu chứng ngứa hoặc đau
+ Độ 3: Các sẩn và / hoặc mụn mủ bao phủ> 30% diện tích bề mặt cơ thể, có thể hoặc có thể có triệu chứng trung bình hoặc nặng; hạn chế tự chăm sóc bản thân, kết hợp với bội nhiễm cục bộ phải dùng kháng sinh đường uống
+ Độ 4: Hậu quả đe dọa tính mạng; sẩn và / hoặc mụn mủ bao phủ bất kỳ phần trăm diện tích bề mặt cơ thể và bội nhiễm phải dùng kháng sinh đường tĩnh mạch
+ Độ 5: Tử vong
- Quản lý tác dụng phụ
- Dự phòng:
+ Tất cả BN trước khi điều trị, bệnh nhân nên dung các sản phẩm giữ ẩm da không chứa cồn 2 lần/ngày. Hạn chế tiếp xúc với ánh nắng mặt trời. Nếu không thể tránh khỏi, nên bôi kem chống nắng có chỉ số SPF > 15, có chứa kẽm oxit hoặc titan dioxide được ưa thích vì tính chất bảo vệ phổ rộng và không gây bệnh, đội mũ rộng vành, quần áo chống nắng.
+ Ban trên da do thuốc đích có hình dạng gần giống mụn trứng cá nhưng không được điều trị theo hướng mụn trứng cá vì thuốc điều trị mụn trứng cá có xu hướng làm khô da làm trầm trọng hơn triệu chứng ngứa, kích ứng. Ngoài ra, nên tránh sử dụng các sản phẩm có thể làm khô da, như xà phòng và các sản phẩm có chứa cồn hoặc nước hoa, và thời gian tắm không quá lâu, nên tắm được lạnh hoặc nước ấm, không nên tắm nước nóng.
+ Bệnh nhân, người chăm sóc nên đánh giá tác dụng phụ hàng tuần trong 6 tuần đầu, mỗi 6-8 tuần tiếp theo để thông báo sớm cho bác sĩ bởi vì can thiệp sớm sẽ ngăn ban da tiến triển nặng.
- Điều trị: Khi ban xuất hiện, điều trị phụ thuộc vào độ
+ Độ 1: Dùng corticoid và kháng sinh tại chỗ. Thường dùng hydrocortisol 2,5% và clindamycin 1% 2 lầ/ngày, ít nhất 4 tuần.
+ Độ 2: Dùng corticoid tại chỗ và kháng sinh đường uống. Cụ thể dùng corticoid bôi nhóm 4 như Flurandrenolide ( cordran 0,05%), Kem Cloderm 0,1% ( Clocortolone pivalate), Mỡ kem Synalar 0,025% ( Fluocinolon acetonide)…trên mặt, cổ và fluocinonide 0,05% hai lần một ngày trên ngực và lưng trong ít nhất bốn tuần, 2 lần/ngày và doxycycline 100 mg hoặc minocycline 100 mg hai lần mỗi ngày trong bốn đến sáu tuần. Đánh giá lại bệnh nhân sau hai tuần điều trị. Nếu không thấy cải thiện hoặc xấu đi sau hai tuần điều trị, bệnh nhân được điều trị theo cách tương tự như những người bị phát ban cấp 3
+ Độ 3,4: Ở bệnh nhân bị phát ban cấp độ 3, phát ban độ 2 không thể chịu đựng được hoặc phát ban gây cản trở các hoạt động tự chăm sóc sinh hoạt hàng ngày hoặc làm suy giảm chất lượng cuộc sống , ngừng điều trị bằng thuốc ức chế EGFR . Điều trị có thể được phục hồi sau khi độc tính đã được giải quyết ở mức cơ bản hoặc nhỏ hơn hoặc bằng loại 1. Phối hợp kháng sinh đường uống và corticoid toàn thân. Có thể dùng doxycline 100mg x 2 lần/ngày, có thể thay thế bằng cephalosporin thế hệ thứ 1(ví dụ, cephalexin 500 mg hai lần mỗi ngày, cefadroxil 500 mg hai lần mỗi ngày) hoặc trimethoprim-sulfamethoxazole (trimethoprim 160 mg / sulfamethoxazole 800 mg / hai lần mỗi ngày) được sử dụng trong bốn tuần không được hưởng lợi từ kháng sinh tetracycline hoặc bị nhiễm trùng do nuôi cấy với các sinh vật kháng kháng sinh tetracycline. Thuốc uống prednisolon 0,5 mg / kg, tối đa 40 mg mỗi ngày được dùng trong bảy ngày. Cần tư vấn thêm với bác sĩ da liễu. Nên được lưu ý trong vòng hai tuần. Nếu nghi ngờ bội nhiễm virus hoặc vi khuẩn, nên nuôi cấy dịch tiết trước khi bắt đầu điều trị bằng kháng sinh để xác định liệu pháp kháng khuẩn thích hợp
- Chống ngứa: Sử dụng thuốc kháng histamine như: Clopheniramin, Faxofenadin, Loratadin…
BS Trịnh Thế Cường- Khoa UB bệnh viện E TW
Tham khảo thêm các bài viết cùng chủ đề:
ĐIỀU TRỊ GIẢM BẠCH CẦU TRÊN NHỮNG BỆNH NHÂN ĐANG ĐƯỢC HÓA TRỊ