Tác dụng phụ tiêu chảy khi dùng thuốc đích EGFR TKIs và cách xử lý
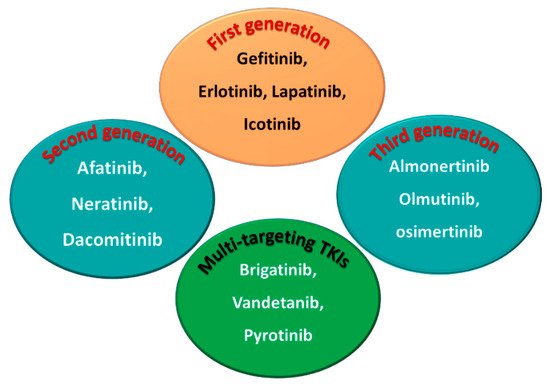
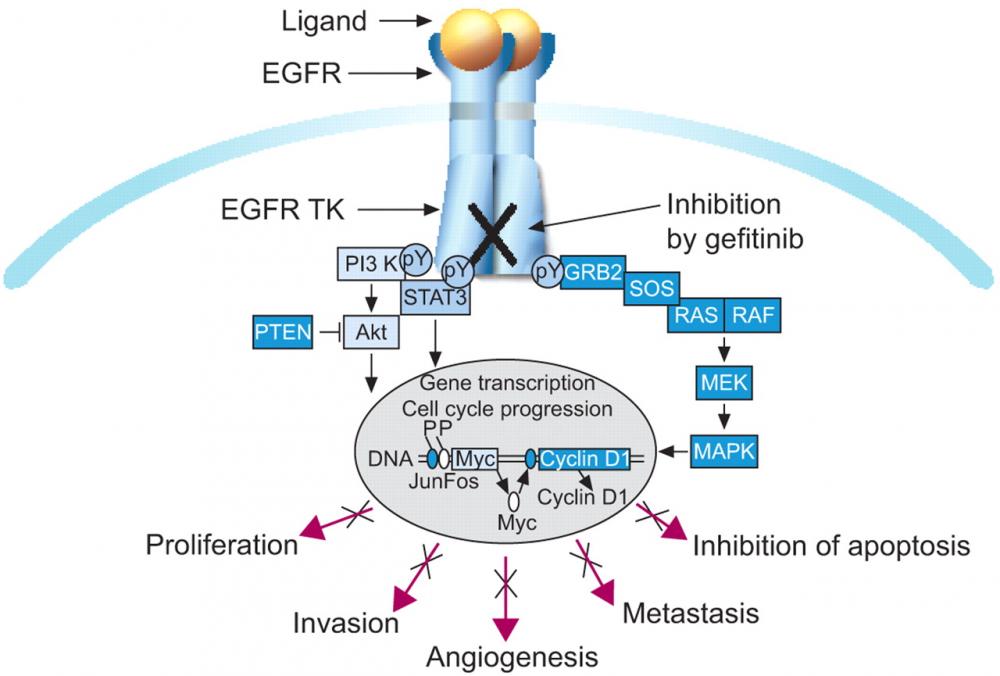
.jpg) Thuốc ức chế thụ thể Tyrosine kinase EGFR là tiêu chuẩn điều trị cho bệnh nhân ung thư phổi giai đoạn tiến triển có EGFR (+). Hiện có 3 thế hệ thuốc: Thế hệ 1 (Erlotinib, Gefitinib), thế hệ 2 (Afatinib, Dacomitinib), thế hệ 3 (Osimertinib). Tác dụng phụ tiêu chảy là một trong các các tác dụng phụ thường gặp nhất. Chìa khóa để kiểm soát tiêu chảy thành công là cung cấp kiến thức cho bệnh nhân, chế độ ăn uống và thuốc chống tiêu chảy như Loperamid.
Thuốc ức chế thụ thể Tyrosine kinase EGFR là tiêu chuẩn điều trị cho bệnh nhân ung thư phổi giai đoạn tiến triển có EGFR (+). Hiện có 3 thế hệ thuốc: Thế hệ 1 (Erlotinib, Gefitinib), thế hệ 2 (Afatinib, Dacomitinib), thế hệ 3 (Osimertinib). Tác dụng phụ tiêu chảy là một trong các các tác dụng phụ thường gặp nhất. Chìa khóa để kiểm soát tiêu chảy thành công là cung cấp kiến thức cho bệnh nhân, chế độ ăn uống và thuốc chống tiêu chảy như Loperamid.
Nguyên nhân tiêu chảy khi dùng thuốc đích EGFR TKIs.
Tiêu chảy do EGFR TKIs thường xảy ra nhất trong 4 tuần đầu điều trị. Tiêu chảy do Afatinib thường xảy ra trong 7 ngày đầu. Nguyên nhân gây tiêu chảy chủ yếu do tăng bài tiết vào trong lòng ruột, mặc dù cơ chế chưa rõ ràng
Một số cơ chế đã được công nhận:
Các thụ thể EGFR có nhiều trong niêm mạc ống tiêu hoá, nó có vai trò hạn chế bài tiết clorua vào trong lòng ruột. Khi dùng thuốc EGFR TKIs, các thụ thể EGFR này bị ức chế dẫn clorua bị tăng bài tiết vào trong lòng ruột, nước cũng đi theo clorua gây nên tiêu chảy.
Một lý thuyết khác cho rằng egfr tkis ức chế tín hiệu egfr, dẫn đến giảm sự tăng trưởng và làm suy giảm khả năng chữa lành của biểu mô ruột nơi egfr biểu hiện, sau đó gây teo niêm mạc
Người ta cũng đề xuất rằng sự kết hợp của nhiều yếu tố gây ra bệnh tiêu chảy do egfr tki, bao gồm thay đổi nhu động ruột, tổn thương niêm mạc đại tràng, thay đổi hệ vi sinh đường ruột và thay đổi vận chuyển ở đại tràng.
Phân mức độ tiêu chảy khi dùng thuốc đích
Phân độ tiêu chảy dựa theo hệ thống phân loại của Viện Ung thư quốc gia Hoa Kỳ. Mức độ tiêu chảy dựa vào gia tăng số lần đi ngoài so với mức bình thường của cá nhân đó.
+ Độ 1: Tăng ít hơn 4 lần
+ Độ 2: Từ 4 đến 6 lần
+ Độ 3: Tăng trên 7 lần hoặc đại tiện không tự chủ làm hạn chế hoạt động tự chăm sóc hàng ngày cần phải nhập viện.
+ Độ 4: Đe doạ tính mạng, cần can thiệp gấp
+ Độ 5: Tử vong
Chúng ta cần đánh giá thêm các yếu tố của bệnh nhân như: Đặc điểm phân ( phân toàn nước hay lẫn cái, có nhầy máu không…), triệu chứng đi kèm như sốt, đau bụng, nôn, thời gian tồn tại các triệu chứng đó.
Ngoài ra, cần loại trừ tiêu chảy do các nguyên nhân khác như:
+ Do thuốc: Thuốc làm mềm phân, thuốc nhuận tràng, kháng sinh, trà phan tả diệp…
+ Nhiễm trùng tiêu hóa: Thường sốt,đau bụng, phân nhầy…
+ Tắc ruột, thủng ruột, tắc mạch… giai đoạn đầu: Thường đi kèm đau bụng…
+ Do không dung nạp chế độ ăn uống (như lactose)
Để chẩn đoán loại trừ có thể cần xét nghiệm công thức máu xem tình trạng nhiễm trùng, xét nghiệm phân tìm mầm bệnh, xét nghiệm sinh hoá loại trừ rối loạn điện giải do mất nước. Có thể cần chụp XQ bụng, nội soi đại tràng…
Hậu quả của tiêu chảy khi dùng thuốc đích
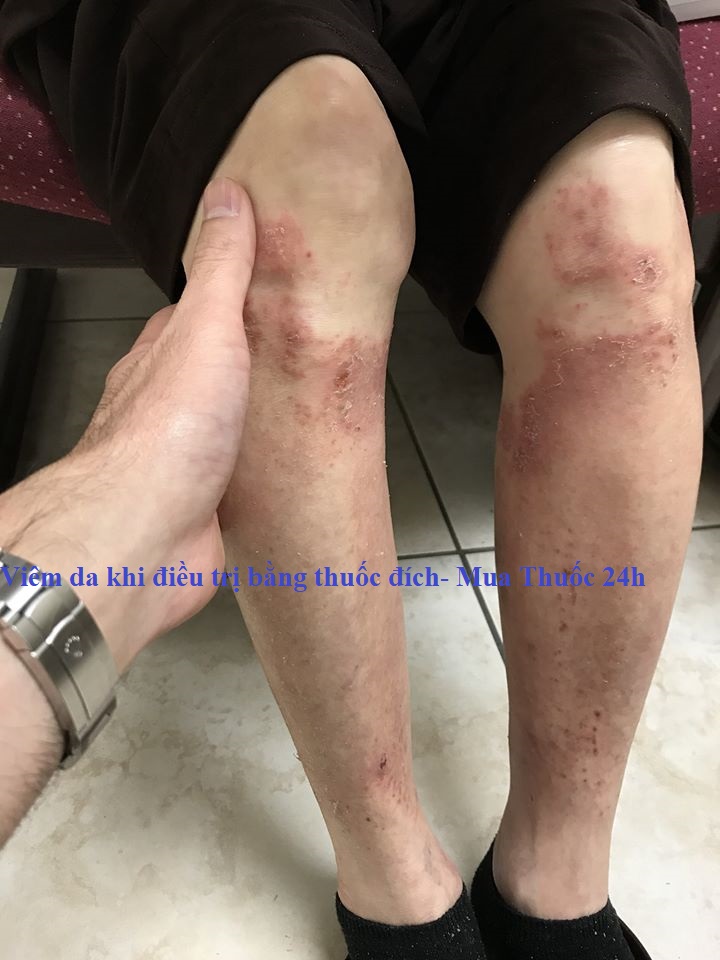
Tiêu chảy có thể gây khó chịu, mệt mỏi, rối loạn giấc ngủ và có thể ảnh hưởng đến hoạt động xã hội vì bệnh nhân không muốn ra khỏi nhà. Những thay đổi trong quá trình vận chuyển và có thể dẫn đến thiếu hụt dinh dưỡng, ảnh hưởng tiêu cực đến chất lượng cuộc sống. Tiêu chảy nặng có thể dẫn đến mất nước, mất cân bằng điện giải và suy thận.
Mặc dù tiêu chảy có thể ảnh hưởng sâu sắc đến bệnh nhân nhưng bằng chứng sẵn có cho thấy tiêu chảy là dấu hiệu cho thấy thuốc egfr tkis đang hoạt động hiệu quả. Trong một nghiên cứu hồi cứu trên những bệnh nhân mắc bệnh nsclc được điều trị bằng gefitinib tại Trung tâm Ung thư MD Anderson cho thấy: Trong số những bệnh nhân dùng gefitinib 250mg, sự hiện diện của bệnh tiêu chảy được xác định là một trong những yếu tố dự báo độc lập về đáp ứng một phần và việc không bị tiêu chảy là một trong những yếu tố dự báo bệnh tiến triển.
Cách xử lý khi gặp tác dụng phụ tiêu chảy khi dùng thuốc đích EGFR TKIs
Tiêu chảy liên quan đến việc dùng egfr tki thường dao động từ nhẹ (cấp 1) đến trung bình (cấp 2). Thay đổi chế độ ăn uống và thuốc chống tiêu chảy thường đủ để kiểm soát tiêu chảy.. Tuy nhiên, để tránh tiêu chảy nặng và ngăn ngừa việc giảm liều hoặc ngừng sử dụng egfr tki, điều quan trọng là phải kiểm soát sớm các triệu chứng và lượng nước uống vào. Quản lý tiêu chảy do egfr tki gây ra giống hệt với quản lý tiêu chảy do hóa trị liệu và bao gồm giáo dục bệnh nhân cũng như các chiến lược quản lý không dùng thuốc và dùng thuốc.
Biện pháp không dùng thuốc
Tư vấn cho bệnh nhân biết tầm quan trọng của việc phát hiện và điều trị sớm tác dụng phụ tiêu chảy. Cần liên lạc ngay với nhân viên y tế khi việc tiêu chảy xảy ra, nhất là trong 1 tháng đầu điều trị.
Bệnh nhân cũng nên được tư vấn về các chiến lược quản lý không dùng thuốc, bao gồm thay đổi chế độ ăn uống, uống nước và sử dụng men vi sinh.
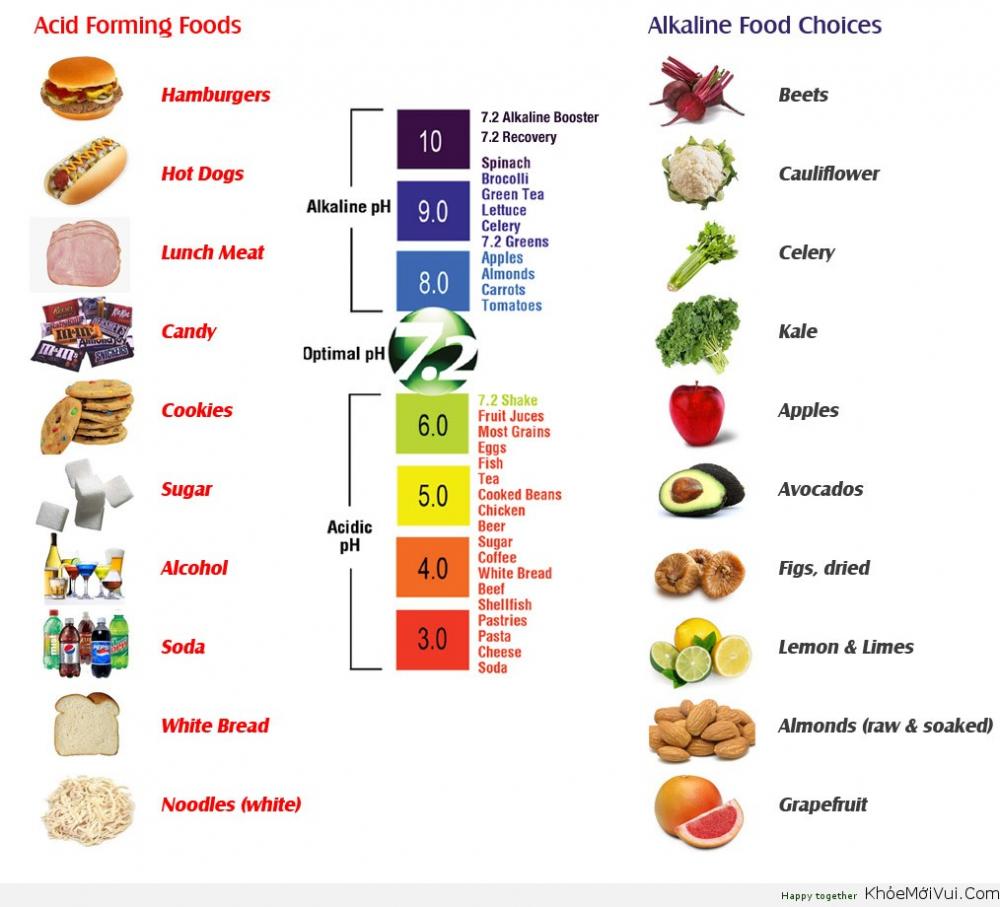
Bệnh nhân bị tiêu chảy nên áp dụng chế độ ăn kiêng dành cho trẻ em (chuối, cơm, sốt táo, bánh mì nướng) và nên loại bỏ các thực phẩm nhiều dầu mỡ, cay và chiên có thể làm cho các triệu chứng tồi tệ hơn cũng như các loại rau họ cải có thể làm tăng đầy hơi và đau bụng. Trong khoảng 1 tuần sau khi bệnh nhân bị tiêu chảy, cũng nên tránh các sản phẩm sữa vì tình trạng không dung nạp lactose tạm thời do giảm hoạt động của lactase có thể xảy ra khi biểu mô bị tổn thương. Thay đổi chế độ ăn uống không được khuyến khích khi chưa bị tiêu chảy. Sau khi các triệu chứng được cải thiện, bệnh nhân có thể ăn các loại thực phẩm như trứng, mì ống và thịt gà không da nếu dung nạp được.
Ngoài việc thay đổi chế độ ăn uống, bệnh nhân nên uống 3–4 L nước mỗi ngày để tránh mất nước. Để tránh hạ natri máu hoặc hạ kali máu do mất chất điện giải, có thể bổ sung thêm Oresol pha đúng tỷ lệ khuyến cáo.
Bổ sung men vi sinh: Có một số bằng chứng cho thấy việc bổ sung men vi sinh có thể làm giảm mức độ nghiêm trọng của bệnh tiêu chảy và khó chịu ở bụng do hóa trị liệu, với rất ít hoặc không có tác dụng phụ. Có thể chọn các loại men vi sinh có chứa chủng Lactobacillus…
Biện pháp dùng thuốc điều trị tiêu chảy khi dùng thuốc đích
Thuốc chủ yếu điều trị là thuốc chống tiêu chảy Loperamide dựa vào mức độ tiêu chảy. Thuốc này không dùng để dự phòng vì có thể gây táo bón. Nên ngừng các thuốc làm mềm phân, nhuận tràng nếu đang sử dụng.
Độ 1: Uống 8 đến 10 cốc nước mỗi ngày. Uống ngày Loperamid 2mg x 2 viên, sau đó uống 1 viên 2mg sau mỗi lần đi lỏng, tối đa 20mg/ngày, cho đến khi ngừng tiêu chảy ít nhất 12h.Vẫn duy trì thuốc đích đang sử dụng.
Độ 2:
Xử trí như độ 1. Tiếp tục loperamid. Đánh giá tình trạng mất nước và mất cân bằng điện giải. Xem xét truyền dịch tĩnh mạch và bổ sung chất điện giải. + Nếu tiêu chảy không cải thiện sau 48 giờ, hãy tạm thời ngừng sử dụng egfr tki. Sau khi cải thiện lên độ 1, hãy khởi động lại egfr tki với liều giảm (ngoại trừ gefitinib, nên bắt đầu lại ở liều ban đầu).
Độ 3:
Xử trí như độ 2. Cần cho bệnh nhân nhập viện. Truyền dịch tĩnh mạch tích cực, điều hoà nước điện giải. Nuôi cấy phân loại trừ nhiễm khuẩn. Kháng sinh có thể sử dụng.
Tạm thời ngừng thuốc EGFR TKIs. Sau khi cải thiện lên độ 1, uống lại thuốc egfr tki với liều giảm (ngoại trừ gefitinib, nên bắt đầu lại ở liều ban đầu). Ngừng vĩnh viễn egfr tki nếu tiêu chảy không trở lại độ 1 trong vòng 14 ngày mặc dù đã dừng thuốc và chăm sóc hỗ trợ tốt nhất.
Độ 4: Giống độ 3.
Cách giảm liều thuốc:
+ Afatinib: Giảm 10mg mỗi lần, liều tối thiểu 20mg.
+ Erlotinib: Giảm 50mg mỗi lần, liều tối thiểu 50mg.
+ Gefitinib: Không có hướng dẫn giảm liều.
+ Oismertinib: Giảm lần 1 xuống 40mg/ngày. Nếu không dùng nạp liều 40mg/ngày thì dừng. Ở Việt Nam không có viên 40mg, có thể sử dụng viên 80mg uống cách ngày ( kinh nghiệm cá nhân)
Tác giả bài viết: Bác sĩ Trịnh Thế Cường, Bệnh Viện E
Tài liệu tham khảo: Management of diarrhea induced by epidermal growth factor receptor tyrosine kinase inhibitors - PMC (nih.gov)