Tác dụng phụ của liệu pháp miễn dịch trong điều trị ung thư
Liệu pháp miễn dịch là một loại điều trị ung thư. Nó sử dụng các chất được tạo ra bởi cơ thể hoặc trong phòng thí nghiệm để tăng cường hệ thống miễn dịch và giúp cơ thể tìm và tiêu diệt các tế bào ung thư.
Bài viết này sẽ giúp bạn hiểu các tác dụng phụ có thể xảy ra đối với các loại liệu pháp miễn dịch khác nhau, bao gồm thuốc ức chế điểm kiểm soát miễn dịch và liệu pháp tế bào CAR-T.
Tác dụng phụ có thể xuất hiện dưới dạng dấu hiệu hoặc triệu chứng. Dấu hiệu là những thay đổi có thể đo được, như huyết áp hoặc nhiệt độ cơ thể. Triệu chứng là những thay đổi mà bạn có thể cảm thấy trong cơ thể.
Tại sao liệu pháp miễn dịch gây ra tác dụng phụ?
Liệu pháp miễn dịch điều trị nhiều loại ung thư hiệu quả. Giống như các phương pháp điều trị ung thư khác, chúng là những loại thuốc mạnh có thể gây ra những thay đổi trong cơ thể hoặc cảm giác của bạn, được gọi là tác dụng phụ. Những tác dụng phụ này là khác nhau đối với mọi người. Chúng phụ thuộc vào loại liệu pháp miễn dịch cụ thể mà bạn nhận được, loại ung thư bạn mắc phải, vị trí của nó, sức khỏe chung của bạn và các yếu tố khác.
Liệu pháp miễn dịch cũng có thể khiến hệ thống miễn dịch tấn công các tế bào khỏe mạnh. Điều này có thể gây ra tác dụng phụ, còn được gọi là "tác dụng phụ liên quan đến miễn dịch". Những điều này có thể xảy ra bất cứ lúc nào trong khi điều trị hoặc đôi khi ngay cả sau khi ngừng liệu pháp miễn dịch.
Các loại liệu pháp miễn dịch khác nhau gây ra tác dụng phụ khác nhau. Đó là lý do tại sao điều quan trọng là phải nói chuyện với bác sĩ về loại liệu pháp miễn dịch được sử dụng cho bệnh ung thư của bạn, mục tiêu điều trị, tác dụng phụ tiềm ẩn của liệu pháp miễn dịch và các dấu hiệu và triệu chứng cần theo dõi.
Các tác dụng phụ phổ biến nhất phụ thuộc vào loại liệu pháp miễn dịch bạn đang nhận. Bài viết này sẽ mô tả các tác dụng phụ thường gặp do:
Thuốc ức chế điểm kiểm soát miễn dịch
Liệu pháp tế bào CAR- T
Các loại liệu pháp miễn dịch khác
Các tác dụng phụ thường gặp nhất của thuốc ức chế điểm kiểm soát miễn dịch là gì?
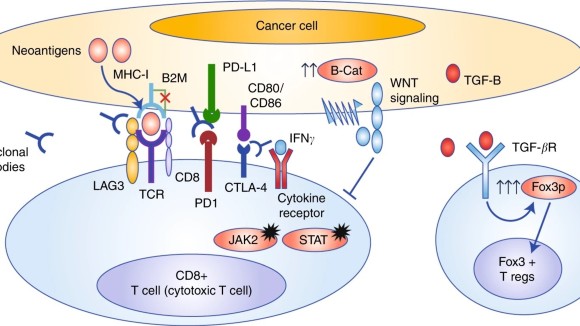
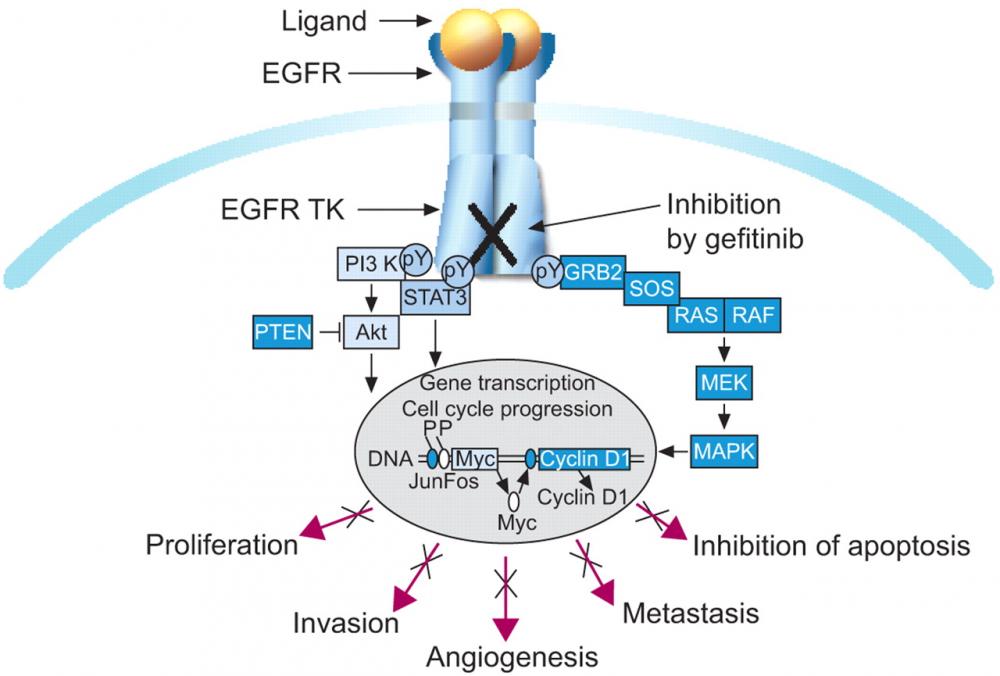
Thuốc ức chế điểm kiểm soát miễn dịch là phương pháp điều trị miễn dịch ngăn chặn các tế bào ung thư ngăn chặn hệ thống miễn dịch. Các con đường phổ biến mà các chất ức chế này ảnh hưởng là con đường PD-1 / PD-L1 và CTLA-4. Ví dụ về các chất ức chế điểm kiểm soát miễn dịch đối với ung thư bao gồm:
Avelumab (Bavencio)
Cemiplimab (Libtayo)
Dostarlimab (Jemperli)
Durvalumab (Imfinzi)
Ipilimumab (Yervoy)
Tác dụng phụ của các chất ức chế điểm kiểm soát miễn dịch thường được gây ra bởi hệ thống miễn dịch tấn công các bộ phận cơ thể bình thường ngoài các tế bào ung thư. Đây là một quá trình gọi là viêm. Tác dụng phụ của thuốc ức chế điểm kiểm soát miễn dịch có thể ảnh hưởng đến các bộ phận sau của cơ thể.
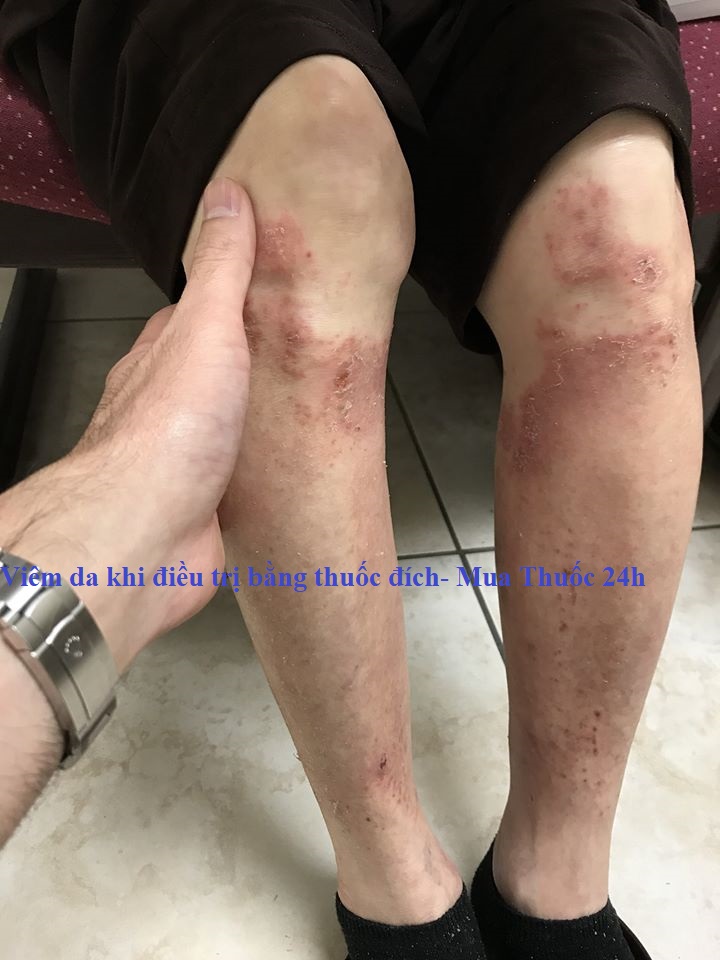
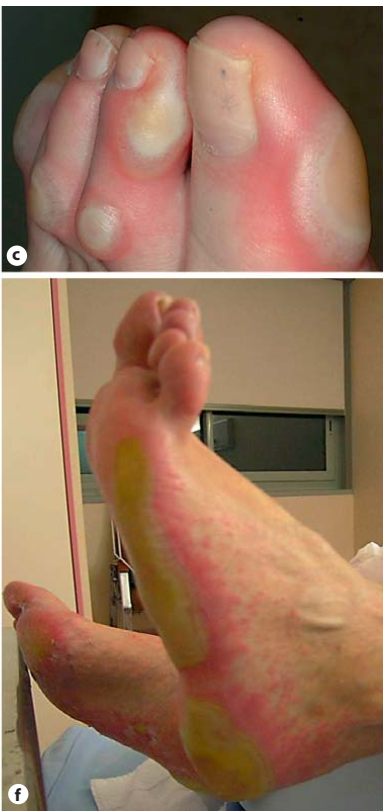
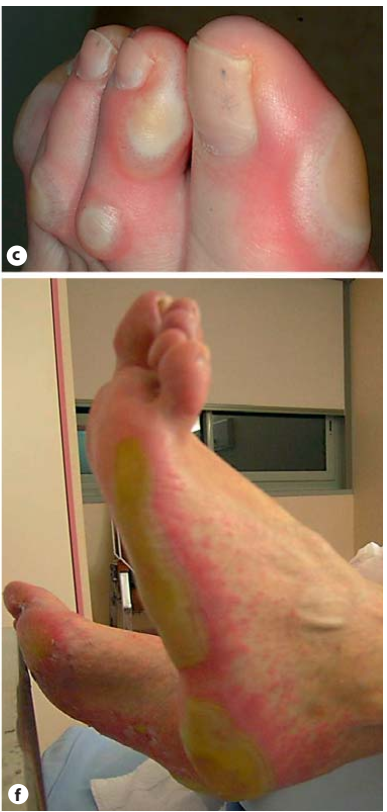
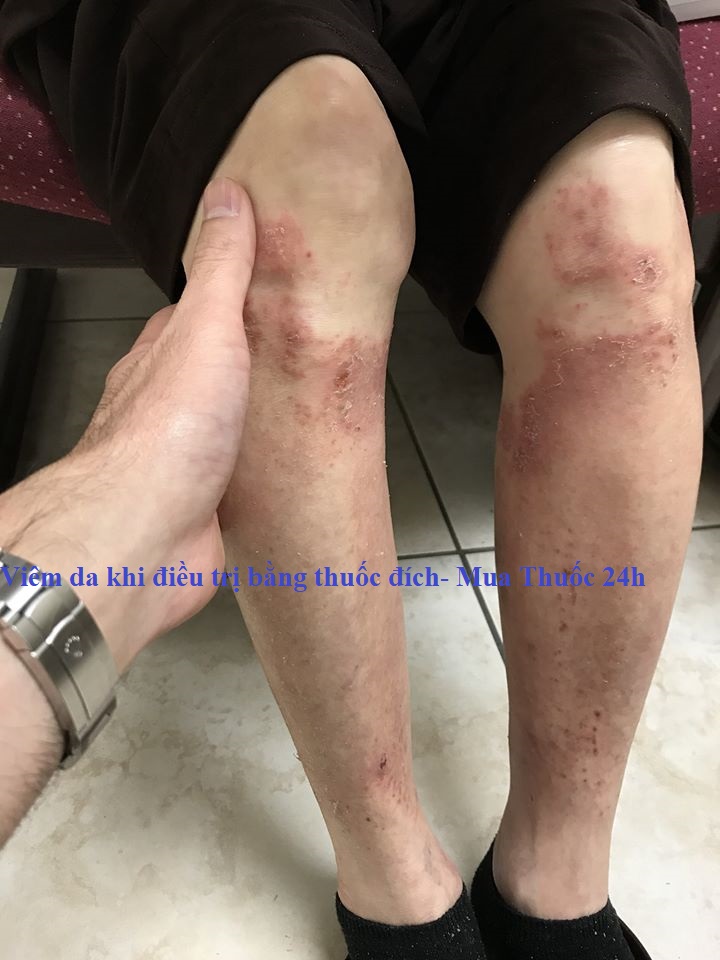
Da. Các vấn đề về da, như phát ban và ngứa, phổ biến nhất ở những người bị khối u ác tính và ung thư phổi không phải tế bào nhỏ, nhưng những người mắc bất kỳ loại ung thư nào cũng có thể phát triển các vấn đề về da liên quan đến điều trị bằng chất ức chế điểm kiểm soát miễn dịch.
Đường tiêu hóa (GI). Các vấn đề với đường tiêu hóa, còn được gọi là đường tiêu hóa, là một số tác dụng phụ phổ biến nhất liên quan đến các chất ức chế điểm kiểm soát miễn dịch. Chúng bao gồm viêm đại tràng, được gọi là viêm đại tràng, dẫn đến tiêu chảy thường xuyên nhất. Các tác dụng phụ ít phổ biến hơn bao gồm các vấn đề nuốt, buồn nôn và nôn, và đau ở vùng bụng trên.
Cơ bắp và bộ xương. Các vấn đề với cơ, khớp và xương có thể xảy ra ở những người dùng thuốc ức chế điểm kiểm soát miễn dịch. Điều này có thể dẫn đến đau kiểu viêm khớp, sưng khớp và chuột rút cơ bắp.
Thận. Tổn thương thận hoặc suy thận là không phổ biến, nhưng đôi khi nó xảy ra ở những người nhận được một chất ức chế điểm kiểm soát miễn dịch. Điều này thường được nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn chú ý đầu tiên khi họ xem xét kết quả phòng thí nghiệm của bạn từ xét nghiệm máu / nước tiểu.
Dây thần kinh. Các chất ức chế điểm kiểm soát miễn dịch có thể gây ra tác dụng phụ của hệ thần kinh ảnh hưởng đến não, các giác quan hoặc thậm chí là chuyển động của bạn. Có thể có những thay đổi đau đớn và cảm giác được gọi là bệnh thần kinh. Đây là những tác dụng phụ hiếm gặp nhưng có thể nghiêm trọng.
Máu. Liệu pháp miễn dịch có thể làm giảm số lượng máu, có thể dẫn đến chảy máu, thiếu máu và các vấn đề khác.
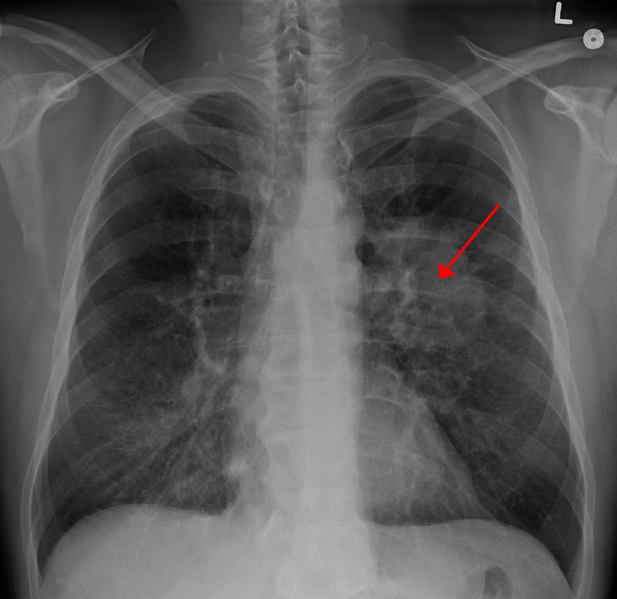
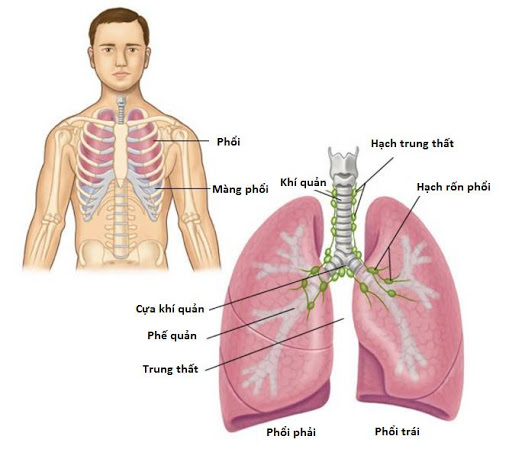
Phổi. Thuốc ức chế điểm kiểm soát miễn dịch có thể gây viêm phổi, đó là viêm phổi có thể gây ho hoặc khó thở. Viêm phổi không phổ biến nhưng có thể nghiêm trọng.
Hệ thống nội tiết. Hệ thống nội tiết kiểm soát các hormone giúp cơ thể điều chỉnh nhiều chức năng quan trọng, như huyết áp, năng lượng và khả năng phản ứng với các căng thẳng như nhiễm trùng và chấn thương. Tuyến giáp là một phần quan trọng của hệ thống nội tiết. Nó có thể được kích hoạt để trở nên hiệu quả hơn hoặc ít hơn bằng cách điều trị bằng thuốc ức chế điểm kiểm soát miễn dịch. Có những trường hợp hiếm hoi mà mọi người có thể phát triển một loại bệnh tiểu đường do ảnh hưởng của các chất ức chế điểm kiểm soát miễn dịch trên tuyến tụy, được gọi là bệnh tiểu đường liên quan đến chất ức chế điểm kiểm soát (CIADM), tương tự như bệnh tiểu đường loại 1. Tuyến thượng thận là một phần khác của hệ thống nội tiết. Các chất ức chế điểm kiểm soát miễn dịch có thể gây suy thượng thận, nơi tuyến thượng thận ngừng sản xuất hormone bình thường để theo kịp lượng đường trong máu và điều chỉnh chất điện giải. Phương pháp điều trị rối loạn nội tiết từ các cơ quan trên thường liên quan đến việc thay thế hormone thấp (hormone tuyến giáp, insulin hoặc hormone tuyến thượng thận như mineralocorticoids).
Tim và mạch máu. Liệu pháp miễn dịch có thể ảnh hưởng đến tim và mạch máu. Những tác dụng phụ này rất hiếm, nhưng chúng thường rất nghiêm trọng và có thể đe dọa tính mạng.
Mắt. Điều trị bằng thuốc ức chế điểm kiểm soát miễn dịch có thể gây viêm các mô của mắt. Những tác dụng phụ này nhìn chung không phổ biến, nhưng có thể phổ biến hơn ở những người nhận được sự kết hợp của các chất ức chế điểm kiểm soát miễn dịch.
Cơ quan sinh sản. Liệu pháp miễn dịch có thể ảnh hưởng đến khả năng sinh sản, đó là khả năng thụ thai một đứa trẻ. Bệnh nhân trong độ tuổi sinh sản nên thực hiện các bước để tránh thụ thai trong khi điều trị và ít nhất 5 tháng sau khi kết thúc điều trị; Nói chuyện với bác sĩ của bạn để được hướng dẫn cụ thể cho bạn.
Phản ứng trong quá trình truyền dịch. Khi một loại thuốc trị liệu miễn dịch được đưa qua tĩnh mạch, nó được gọi là truyền dịch. Những người nhận thuốc ức chế điểm kiểm soát miễn dịch thường không có phản ứng khi truyền dịch. Nếu một phản ứng truyền dịch xảy ra, các triệu chứng thường nhẹ và tự biến mất. Đôi khi có thể có những trường hợp nghiêm trọng hơn đòi hỏi phải điều chỉnh tốc độ truyền, cho thuốc giảm đau hoặc các triệu chứng khác, hoặc tạm dừng điều trị.
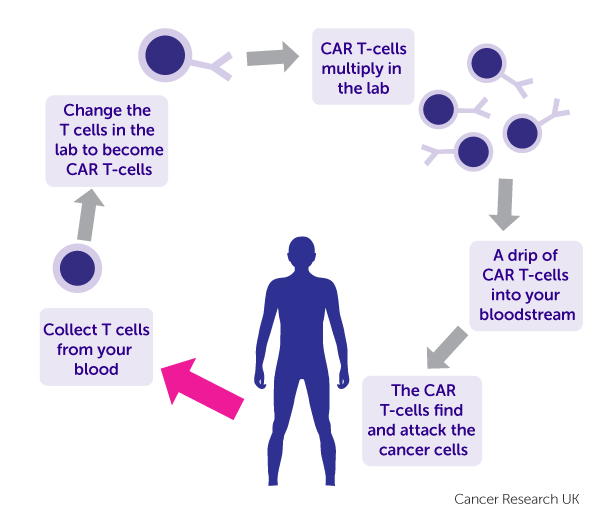
Các tác dụng phụ thường gặp nhất của liệu pháp tế bào CAR-T là gì?
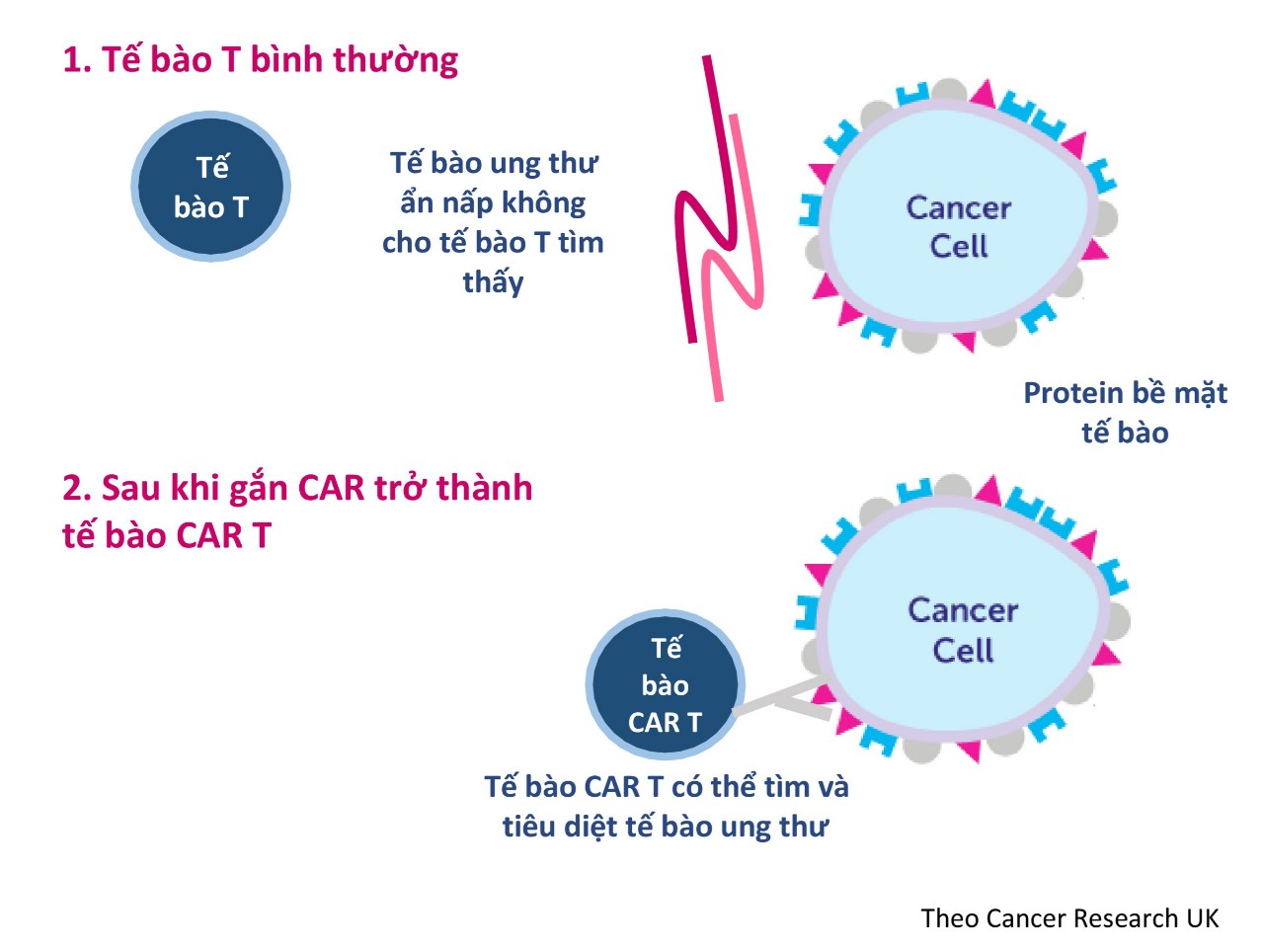
Liệu pháp tế bào CAR T là một loại liệu pháp miễn dịch đưa các tế bào miễn dịch được điều chỉnh trở lại cơ thể để tìm và tiêu diệt các tế bào ung thư. Ví dụ về liệu pháp tế bào CAR T bao gồm:
Axicabtagene ciloleucel (Yescarta)
Brexucabtagene autoleucel (Tecartus)
Idecabtagene vicleucel (Abecma)
Lisocabtagene maraleucel (Breyanzi)
Tisagenlecleucel (Kymriah)
Các tác dụng phụ phổ biến nhất liên quan đến liệu pháp tế bào CAR T được mô tả dưới đây và là kết quả của những thay đổi hệ thống miễn dịch thường liên quan đến nhiều hơn 1 bộ phận cơ thể.
Hội chứng giải phóng cytokine (CRS). Các tế bào CAR T giải phóng các protein gọi là cytokine vào máu. Quá trình này có thể khiến hệ thống miễn dịch hoạt động quá mức, dẫn đến một hội chứng gọi là hội chứng giải phóng cytokine hoặc CRS. Nó có thể xuất hiện từ 2 đến 21 ngày sau khi bắt đầu điều trị. Một số trường hợp có thể nghiêm trọng và gây ra vấn đề với nhiều cơ quan trong cơ thể, cần điều trị y tế. Một loại thuốc gọi là tocilizumab (Actemra) và steroid có thể được đưa ra. Các triệu chứng của CRS bao gồm:
Sốt
Nhịp tim nhanh
Buồn nôn
Chứng nhức đầu
Hấp tấp
Khó thở
Huyết áp thấp
Nếu bạn đang được điều trị tế bào CAR T và gặp các triệu chứng của CRS, hãy liên hệ với nhóm chăm sóc sức khỏe của bạn ngay lập tức.
Hội chứng độc tính thần kinh liên quan đến tế bào tác động miễn dịch (ICANS). ICANS là một hội chứng ảnh hưởng đến hệ thần kinh của một người. Đây là tác dụng phụ phổ biến thứ hai của liệu pháp tế bào CAR-T. ICANS có thể gây ra nhiều triệu chứng, bao gồm:
Sự nhầm lẫn
Thay đổi hành vi
Không có khả năng nói hoặc hiểu lời nói, được gọi là mất ngôn ngữ
Các vấn đề về sự chú ý, suy nghĩ và trí nhớ
Yếu cơ
Giật cơ và co giật
Chứng nhức đầu
Động kinh
Điều trị ICANS bao gồm corticosteroid và chăm sóc hỗ trợ.
Nhiễm trùng. Nhiễm trùng thường gặp sau khi điều trị tế bào CAR T. Chúng thường xảy ra ngay sau khi tiêm truyền vì các tế bào miễn dịch chống nhiễm trùng có thể bị suy yếu. Các triệu chứng nhiễm trùng bao gồm sốt, buồn nôn, mệt mỏi, đau đầu, suy nhược và cảm giác khó chịu nói chung.
Ức chế tủy xương. Liệu pháp tế bào CAR T có thể làm giảm chức năng của tủy xương, nhà máy của cơ thể cho các tế bào máu. Điều này có thể làm giảm số lượng tế bào được sản xuất và giải phóng bởi tủy xương của bạn, dẫn đến thiếu máu, giảm tiểu cầu, giảm bạch cầu và giảm bạch cầu trung tính.
Hemophagocytic lymphohistiocytosis (HLH). Trong HLH, các tế bào miễn dịch được gọi là histiocytes và các tế bào bạch cầu tích tụ trong da, lá lách và gan và phá hủy các tế bào máu khác. Đây là một tác dụng phụ không phổ biến của liệu pháp tế bào CAR T. Các dấu hiệu và triệu chứng rất giống với các dấu hiệu và triệu chứng của nhiễm trùng (xem ở trên).
Bất sản tế bào B. Tế bào B, còn được gọi là tế bào lympho B, là các tế bào miễn dịch trong cơ thể. Đôi khi các tế bào CAR T sẽ tấn công các tế bào B khỏe mạnh, dẫn đến số lượng tế bào B trong cơ thể thấp. Khi điều này xảy ra, nó được gọi là bất sản tế bào B. Điều này làm tăng nguy cơ nhiễm trùng (xem ở trên).
Đông máu nội mạch lan tỏa (DIC). Liệu pháp tế bào CAR T có thể ảnh hưởng đến các protein của máu kiểm soát độ dày và độ mỏng của máu. Điều này có thể dẫn đến chảy máu và / hoặc các vấn đề đông máu và có thể nghiêm trọng.
Các tác dụng phụ phổ biến nhất của các loại liệu pháp miễn dịch khác là gì?
Dưới đây bạn sẽ tìm thấy một danh sách một số dấu hiệu và triệu chứng phổ biến nhất có thể ảnh hưởng đến người dùng liệu pháp miễn dịch. Đây không phải là một danh sách đầy đủ. Nói chuyện với bác sĩ của bạn về những gì bạn nên theo dõi dựa trên các loại thuốc cụ thể bạn được kê đơn.
Nhiều tác dụng phụ và các triệu chứng liên quan của chúng sẽ tự biến mất hoặc có thể được điều trị hiệu quả theo thời gian. Tuy nhiên, có một số có thể rất nghiêm trọng và cần được chăm sóc y tế ngay lập tức. Nói chuyện với nhóm chăm sóc sức khỏe của bạn về những tác dụng phụ bạn có thể mong đợi và cách quản lý chúng.
Ho
Vấn đề về hô hấp
Máu trong nước tiểu hoặc nước tiểu sẫm màu
Đau, sưng hoặc yếu cơ hoặc khớp
Cổ cứng
Sưng hạch bạch huyết
Tiêu chả
Táo bó
Cơn đau
Lá lách hoặc gan to
Dễ chảy máu hoặc bầm tím
Đổ mồ hôi nhiều hơn
Cảm thấy ngất xỉu hoặc bất tỉnh
Nhức đầu
Sự nhầm lẫn
Khó tập trung
Phát ban, ngứa và mụn nước
Da hoặc mắt vàng, được gọi là vàng da
Tê hoặc ngứa ran
Bàn tay và bàn chân lạnh
Đi lại khó khăn
Động kinh
Nhịp tim nhanh
Nhạy cảm hơn với ánh sáng
Tăng cân hoặc giảm cân
Thay đổi mắt, chẳng hạn như khô hoặc đỏ
Thay đổi thị lực, chẳng hạn như mờ hoặc nhìn đôi
Rụng tóc hoặc mọc thêm tóc
Sự sưng lên
Có cách nào để ngăn ngừa hoặc điều trị các tác dụng phụ của liệu pháp miễn dịch không?
Nhóm chăm sóc sức khỏe của bạn có thể giúp bạn ngăn ngừa hoặc giảm nhiều tác dụng phụ điều trị. Ngăn ngừa và điều trị các tác dụng phụ là một phần quan trọng trong điều trị ung thư tổng thể của bạn. Điều này được gọi là chăm sóc giảm nhẹ hoặc chăm sóc hỗ trợ.
Trước khi liệu pháp miễn dịch bắt đầu, hãy hỏi nhóm chăm sóc sức khỏe của bạn những tác dụng phụ có thể xảy ra. Trong quá trình điều trị, hãy cho họ biết về bất kỳ vấn đề sức khỏe mới hoặc xấu đi càng sớm càng tốt. Điều này bao gồm các vấn đề sức khỏe mà bạn có thể nghĩ là không nghiêm trọng hoặc gây ra bởi liệu pháp miễn dịch. Nó dễ dàng hơn cho nhóm chăm sóc sức khỏe của bạn để điều trị hiệu quả một tác dụng phụ khi vấn đề lần đầu tiên xuất hiện. Biết những gì cần theo dõi và nhận biết sớm các triệu chứng là rất quan trọng. Bác sĩ có thể khuyên bạn nên tạm dừng liệu pháp miễn dịch hoặc điều trị các tác dụng phụ để ngăn ngừa chúng trở nên nghiêm trọng.
Tác dụng phụ của liệu pháp miễn dịch có thể nhẹ, trung bình hoặc thậm chí đe dọa tính mạng. Các bác sĩ phân loại tác dụng phụ trên thang điểm từ 1 đến 4, với 1 là nhẹ và 4 là nghiêm trọng nhất. Cách bác sĩ điều trị các tác dụng phụ của bạn sẽ phụ thuộc vào mức độ nghiêm trọng của chúng.
Tác dụng phụ nhẹ. Đối với các tác dụng phụ nhẹ, điều trị của bạn có thể sẽ tiếp tục và bạn sẽ được theo dõi những thay đổi trong các triệu chứng của bạn.
Tác dụng phụ từ trung bình đến nặng. Bác sĩ có thể tạm dừng điều trị và họ có thể kê toa một loại thuốc gọi là corticosteroid (như prednisone hoặc các loại khác) để làm dịu hệ thống miễn dịch. Đôi khi, các loại thuốc khác cũng có thể được dùng sau corticosteroid. Nếu các tác dụng phụ thuyên giảm, bác sĩ có thể cố gắng bắt đầu lại liệu pháp miễn dịch hoặc điều chỉnh kế hoạch điều trị của bạn, đặc biệt nếu bạn được dùng kết hợp các loại thuốc. Nếu tác dụng phụ không biến mất hoặc trở nên tồi tệ hơn, bác sĩ có thể quyết định ngừng điều trị bằng liệu pháp miễn dịch.
Nếu một tác dụng phụ trở nên nghiêm trọng, bạn có thể cần phải được chăm sóc y tế tại một nơi không quen thuộc với điều trị ung thư của bạn. Ví dụ, bạn có thể cần phải đến phòng cấp cứu. Hãy chắc chắn nói với nhóm chăm sóc sức khỏe ở đó rằng bạn đang điều trị miễn dịch. Nếu có thể, hãy cung cấp cho họ tên của thuốc, bác sĩ ung thư của bạn và trung tâm ung thư nơi bạn được điều trị miễn dịch.
Tác giả bài viết: Dược sĩ Đỗ Thế Nghĩa, Đại Học Dược Hà Nội
Tài liệu tham khảo: Tác dụng phụ của liệu pháp miễn dịch | Cancer.Net